- Fundación
- Acciones
- Artrosis
- Osteoporosis
- Actualidad
- OAFI Radio/TV
- Colabora
- Contacto
-
-
-
OAFI
Fundación Internacional de La ArtrosisC/ Tuset, 19 · 3º 2ª
08006 Barcelona
(+34) 931 594 015
info@oafifoundation.comHorario:
De lunes a jueves de 9:00h a 18:00h
Viernes de 8:00h a 15:00h
-
-
-

-

-

CAPÍTULO 2. Salud ósea y Vitamina D: Vitamina D en osteoporosis

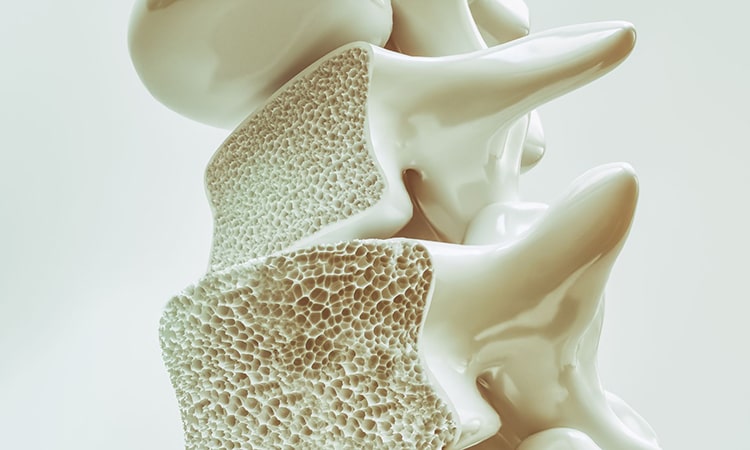
- La osteoporosis es una enfermedad metabólica que debilita la arquitectura ósea y reduce la densidad ósea y la fuerza resultando en un aumento del riesgo de fracturas[i].
Figura 1: Comparativa de la estructura interna en el hueso sano y en la osteoporosis
El hueso sano tiene una estructura más compacta mientras que en la osteoporosis se produce una menor densidad ósea.
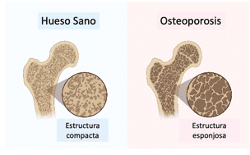
Figura 2: Síntomas comunes de la osteoporosis
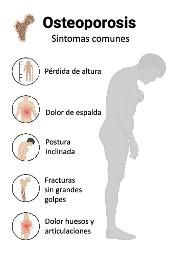
La osteoporosis es una enfermedad muy frecuente y se estima que en Europa hay 27,6 millones de personas que la sufren. Una de las principales consecuencias de la osteoporosis son las llamadas fracturas osteoporóticas, que se producen en estos pacientes incluso con pequeños golpes o caídas. Estas fracturas son muy frecuentes y pueden llegar a afectar a 1/3 de mujeres y 1/5 de hombres mayores de 50 años[i].
A nivel mundial la osteoporosis afecta a unos 200 millones de personas y se asocia a 9 millones de fracturas anuales[i] y se estima que en el año 2050 se pueden producir 21 millones de fracturas de cadera anuales por este motivo[ii].
La deficiencia de Vit D es uno de los factores que contribuyen al desarrollo de la osteoporosis. Cuando la concentración de Vit D es inferior a 20 ng/ml se produce un aumento del riesgo de fracturas femorales y de fracturas no-vertebrales en pacientes mayores y mujeres postmenopáusicas[i][ii].
Las personas mayores son altamente vulverables a las fracturas por osteoporosis y fragilidad lo que supone una alta carga sanitaria y económica. El impacto de estas fracturas, especialmente la de cadera, es enorme[i] [ii] [iii] [iv] [v].:
- Un 30% de los pacientes se convierten en discapacitados permanentes
- Un 40% pierden la habilidad de caminar de forma independiente
- Un 80% se convierten en dependientes para las actividades diarias tras la fractura
- Y producen un 20% de exceso de mortalidad a 1 año
Como hemos visto, la deficiencia de Vit D se asocia a una peor función muscular, menor densidad ósea y, por tanto, mayor riesgo de caídas. De hecho, en los estudios se ha visto que, en los pacientes con osteoporosis y fractura por fragilidad, incluyendo la fractura de cadera, hay una alta prevalencia de deficiencia de Vit D[i] [ii].
La Vit D no solo reduce el riesgo de caídas, sino que también mejora la curación de la fractura, al facilitar los procesos de regeneración ósea, tal como se ha visto en varios estudios[iii].
La suplementación con Vit D, por consiguiente, forma parte del tratamiento básico de la osteoporosis y así está reconocido en las guías de varias sociedades científicas. Por ejemplo, la SIMMONS[1] recomendó en 2022[i] alcanzar niveles óptimos de Vit D en sangre de entre 20-50 ng/ml y suplementar, cuando sea necesario, con colecalciferol entre 800 y 2.000 UI al día. Por su parte la ESCEO[2], también en 2022[ii] recomienda suplementar con Vit D entre 200 y 2.000 UI al día para alcanzar al menos 20 ng/ml.
[1] (Sociedad de osteoporosis, metabolismo mineral y enfermedades óseas)
[2] (Sociedad Europea para aspectos clínicos y económicos de la osteoporosis, osteoartritis y enfermedades musculo-esqueléticas)
[1] (Agencia Europea de Seguridad Alimentaria)
Las recomendaciones de la EFSA[1] indican que en personas adultas la dosis de suplemento de Vit D recomendada está entre 600 y un máximo de 4.000 UI al día.
Conclusiones:
- La Vitamina D es una hormona necesaria para el correcto funcionamiento de varios sistemas (sistema nervioso, sistema inmune) así como para el recambio-mineralización ósea y la adecuada densidad de los huesos.
- La Vitamina D ayuda también a la función, masa y fuerza muscular.
- La osteoporosis es una enfermedad frecuente que aumenta el riesgo de caídas y fracturas.
- La Suplementación con Vitamina D puede ayudar a las personas con osteoporosis por sus beneficios en el hueso y los músculos, reduciendo el riesgo de caídas y fracturas.
- Las sociedades científicas recomiendan la suplementación con Vitamina D a los pacientes con osteoporosis para alcanzar unos niveles óptimos.
Una dosis de 600 a 800 UI al día de Vit D es adecuada para la mayoría de los pacientes para mantener unos niveles óptimos de Vit D. Esta dosis se deberá aumentar si es necesario, para alcanzar los niveles óptimos de Vit D en sangre (entre 30-50 ng/ml)
Artículo por cortesía de la Dra. Esperanza Regueras. Farmacéutica y Doctora en Farmacia. CEO y directora científica de Advantal Pharma.
Bibliografía
[1] (Agencia Europea de Seguridad Alimentaria)
[1] (Sociedad de osteoporosis, metabolismo mineral y enfermedades óseas)
[2] (Sociedad Europea para aspectos clínicos y económicos de la osteoporosis, osteoartritis y enfermedades musculo-esqueléticas)
[i] Bertoldo F, Cianferotti L, Di Monaco M, Falchetti A, Fassio A, Gatti D, Gennari L, Giannini S, Girasole G, Gonnelli S, Malavolta N, Minisola S, Pedrazzoni M, Rendina D, Rossini M, Chiodini I. Definition, Assessment, and Management of Vitamin D Inadequacy: Suggestions, Recommendations, and Warnings from the Italian Society for Osteoporosis, Mineral Metabolism and Bone Diseases (SIOMMMS). Nutrients. 2022 Oct 6;14(19):4148. doi: 10.3390/nu14194148. PMID: 36235800; PMCID: PMC9573415.
[ii] Chevalley T, Brandi ML, Cashman KD, Cavalier E, Harvey NC, Maggi S, Cooper C, Al-Daghri N, Bock O, Bruyère O, Rosa MM, Cortet B, Cruz-Jentoft AJ, Cherubini A, Dawson-Hughes B, Fielding R, Fuggle N, Halbout P, Kanis JA, Kaufman JM, Lamy O, Laslop A, Yerro MCP, Radermecker R, Thiyagarajan JA, Thomas T, Veronese N, de Wit M, Reginster JY, Rizzoli R. Role of vitamin D supplementation in the management of musculoskeletal diseases: update from an European Society of Clinical and Economical Aspects of Osteoporosis, Osteoarthritis and Musculoskeletal Diseases (ESCEO) working group. Aging Clin Exp Res. 2022 Nov;34(11):2603-2623. doi: 10.1007/s40520-022-02279-6. Epub 2022 Oct 26. PMID: 36287325; PMCID: PMC9607746.
[i] Bouillon R, Marcocci C, Carmeliet G, Bikle D, White JH, Dawson-Hughes B, Lips P, Munns CF, Lazaretti-Castro M, Giustina A, Bilezikian J (2019) Skeletal and extraskeletal actions of vitamin D: current evidence and outstanding questions. Endocr Rev 40:1109–1151
[ii] Bischoff-Ferrari HA, Can U, Staehelin HB, Platz A, Henschkowski J, Michel BA, Dawson-Hughes B, Theiler R (2008) Severe vitamin D deficiency in Swiss hip fracture patients. Bone 42:597–602
[iii] Chevalley T, Brandi ML, Cavalier E, Harvey NC, Iolascon G, Cooper C, Hannouche D, Kaux JF, Kurth A, Maggi S, Maier G, Papavasiliou K, Al-Daghri N, Sosa-Henríquez M, Suhm N, Tarantino U, Reginster JY, Rizzoli R. How can the orthopedic surgeon ensure optimal vitamin D status in patients operated for an osteoporotic fracture? Osteoporos Int. 2021 Oct;32(10):1921-1935. doi: 10.1007/s00198-021-05957-9. Epub 2021 May 20. PMID: 34013461; PMCID: PMC8134831.
[i] Schurch MA, Rizzoli R, Mermillod B, Vasey H, Michel JP, Bonjour JP (1996) A prospective study on socioeconomic aspects of fracture of the proximal femur. J Bone Miner Res 11:1935– 1942
[ii] Johnell O, Kanis JA (2004) An estimate of the worldwide preva- lence, mortality and disability associated with hip fracture. Osteoporos Int 15:897–902
[iii] Piscitelli P, Neglia C, Feola M, Rizzo E, Argentiero A, Ascolese M, Rivezzi M, Rao C, Miani A, Distante A, Esposito S, Iolascon G, Tarantino U (2020) Updated incidence and costs of hip frac- tures in elderly Italian population. Aging Clin Exp Res 32:2587– 2593
[iv] Pedersen AB, Ehrenstein V, Szepligeti SK, Lunde A, Lagerros YT, Westerlund A, Tell GS, Sorensen HT (2017) Thirty-five- year trends in first-time hospitalization for hip fracture, 1-year mortality, and the prognostic impact of comorbidity: a Danish nationwide cohort study, 1980-2014. Epidemiology 28:898–905
[v] Borgstrom F, Karlsson L, Ortsater G et al (2020) Fragility frac- tures in Europe: burden, management and opportunities. Arch Osteoporos 15:59
[i] Aspenberg P, Johansson T. Teriparatide improves early callus formation in distal radial fractures. Acta Orthop. 2010;81(2):234–6. doi: 10.3109/17453671003761946.
[ii] Garnero P, Munoz F, Sornay-Rendu E, Delmas PD. Associations of vitamin D status with bone mineral density, bone turnover, bone loss and fracture risk in healthy postmenopausal women. The OFELY study. Bone. 2007;40(3):716–22. doi: 10.1016/j.bone.2006.09.026
[i] Johnell O., Kanis J.A. An Estimate of the Worldwide Prevalence and Disability Associated with Osteoporotic Fractures. Osteoporos. Int. 2006;17:1726–1733. doi: 10.1007/s00198-006-0172-4.
[ii] Pisani P., Renna M.D., Conversano F., Casciaro E., Di Paola M., Quarta E., Muratore M., Casciaro S. Major Osteoporotic Fragility Fractures: Risk Factor Updates and Societal Impact. World J. Orthop. 2016;7:171–181. doi: 10.5312/wjo.v7.i3.171.
[i] Kenkre JS, Bassett J. The bone remodelling cycle. Ann Clin Biochem. 2018 May;55(3):308-327. doi: 10.1177/0004563218759371. Epub 2018 Mar 4. PMID: 29368538.
[i] Ryan JW, Anderson PH, Turner AG, Morris HA. Vitamin D activities and metabolic bone disease. Clin Chim Acta. 2013 Oct 21;425:148-52. doi: 10.1016/j.cca.2013.07.024. Epub 2013 Jul 30. PMID: 23911750.
* Desde OAFI recomendamos seguir los consejos, siempre bajo supervisión de su médico de confianza.
*Imagen ilustrativa del artículo de Towfiqu Barbhuyda